DESPUÉS DE SUPERAR LA MONTAñA HABRÁ QUE SURFEAR LAS OLAS
Casi nadie pone en duda que el covid-19, en recesión aparente después de dos meses de confinamiento, volverá en forma de nuevas oleadas. Cuándo van a llegar, cómo van a ser y qué virulencia tendrán es algo que han analizado varios expertos, que fijan un escenario de al menos dos años de convivencia con el nuevo coronavirus.

Estamos, dicen, en fase de desescalada, tratando de sacudirnos la sombra del pico que superamos entre marzo y abril, tan alto que apenas nos llegaba el resuello, en algunos casos literalmente. Lo hemos dejado atrás, pero lo que nos aguarda no es un paseo sobre terreno mullido, sino una nueva sucesión de valles y montañas, colinas con un poco de suerte. Porque, cambiando de símil y de ambiente, ahora debemos prepararnos para afrontar nuevas olas de esta pandemia que llegó con vocación de permanencia.
Mientras esperamos a que alguno de los equipos que trabajan para lograr una vacuna tenga éxito –cinco proyectos chinos han entrado en la fase 2–, y ante el resultado de los sondeos de seroprevalencia, vamos asumiendo que convivir con el covid-19 no va a ser cosa de unos pocos meses, sino que va para largo. Y aunque no sabemos cómo va a ser esa convivencia, algunos investigadores han diseñado modelos sobre las próximas embestidas y la forma que pueden adquirir.
Es el caso del epidemiólogo estadounidense Marc Lipsitch, coautor de sendos estudios sobre este asunto, uno del Centro de Investigación y Políticas de Enfermedades Infecciosas de la Universidad de Minnesota, y otro de la Escuela T.H. Chan de Salud Pública de la Universidad de Harvard, que describen diferentes escenarios para los próximos dos años. «Existe una analogía entre el pronóstico del tiempo y el modelado de enfermedades», ha explicado hace poco este profesor a “The New York Times”, donde señala que en ambos casos se trata de hacer descripciones matemáticas sobre cómo funciona un sistema: basándose en la física y la química en el caso de la meteorología; y sobre comportamiento, virología y epidemiología en el caso de modelos de enfermedades infecciosas. También apunta que «no podemos cambiar el clima», pero sí el curso de la pandemia con nuestro comportamiento; equilibrando y coordinando factores sicológicos, sociológicos, económicos y políticos, por ejemplo.
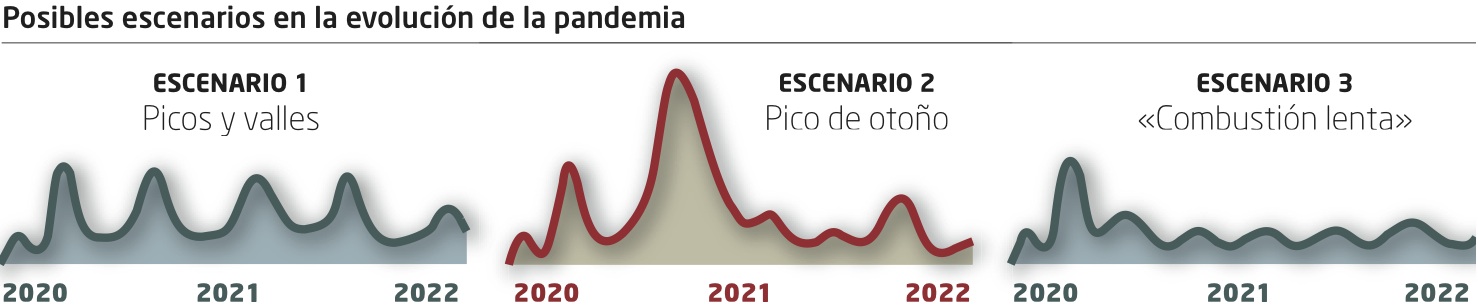
¿Tendremos un gran pico en otoño?
El estudio de la Universidad de Minnesota señala que otros coronavirus que han causado una afectación seria sobre la salud, como el SARS-CoV-1, causante de la enfermedad SARS, y el MERS-CoV, que causa el Síndrome respiratorio de Oriente Medio (MERS), tienen unas características epidemiológicas muy diferentes a las del SARS-CoV-2, y lamenta que, por tanto, «no aportan modelos de utilidad para predecir qué podemos esperar de esta pandemia». Por contra, como alternativa, cita los episodios de gripe pandémica –ocho desde principios del siglo XVIII, cuatro de ellos a partir de 1900– como modelo a seguir para hacer predicciones.
En base a este modelo, y analizando las semejanzas y diferencias con el covid-19, el Centro de Investigación y Políticas de Enfermedades Infecciosas de la Universidad de Minnesota describe tres posibles escenarios (son los que aparecen en los gráficos de arriba). El primero representa una ola inicial, que sería la que estamos viviendo ahora, seguida de un recorrido irregular de «picos y valles» que iría disminuyendo gradualmente durante un año o dos. La fuerza de esas oleadas no sería igual en todos los lugares y dependería, por ejemplo, de las medidas de mitigación aplicadas en cada territorio.
El segundo escenario supone que la ola actual será seguida por un «pico de otoño» más grande, o tal vez de invierno, con una secuencia de olas posteriores más pequeñas, de forma similar a lo que ocurrió durante la pandemia de “gripe española” de 1918-1919. Precisamente, en una entrevista publicada en estas páginas el 29 de marzo, el director del Museo Vasco de la Medicina, Anton Erkoreka, trasladaba su impresión de que «estamos como en la primera onda de primavera de la gripe española». Hace un siglo, la segunda oleada, la de otoño, fue particularmente agresiva, siendo la causante del mayor número de víctimas, unos cuarenta millones en total en el conjunto del planeta.
Por supuesto, ni el virus ni el contexto (sanitario, tecnológico, político) son iguales, pero sí podría ocurrir que igual que entonces a la vuelta del verano tengamos un brote más virulento que el que hemos vivido. Si se diera este caso, obligaría a reintroducir drásticas medidas de contención y articular los mecanismos necesarios para no saturar un sistema sanitario que ya ha estado al límite.
Aunque también puede ocurrir, según este estudio, que el que hemos vivido esta primavera sea el pico más intenso, y que una vez superado le siga una especie de «combustión lenta», con altibajos menos pronunciados. Sería el tercer escenario, donde la incidencia del virus sería más manejable, aunque seguiría habiendo casos y víctimas.
Los autores, que consideran que el virus «ha cogido con la guardia baja a la comunidad global», y asumen que «la evolución es aún altamente impredecible», concluyen que cualquiera que sea el escenario que se materialice –en los tres supuestos incorporan al análisis las medidas de mitigación vigentes–, «debemos estar preparados para al menos otros 18 a 24 meses de actividad covid-19 significativa, apareciendo periódicamente puntos calientes en distintas zonas».
Factores que influyen en la evolución
En el estudio publicado en “Science”, el equipo de la Universidad de Harvard proyecta un futuro igualmente ondulado, caracterizado por picos y valles en la evolución de la pandemia, unas oscilaciones cuya duración e incidencia dependería de diversos factores. Como las medidas de distanciamiento social, que en su modelo activan cuando la prevalencia es de 35 casos por cada 10.000 habitantes y desactivan cuando baja a cinco casos; la estacionalidad, dibujando diferentes modelos en función de si se produce una propagación más lenta del virus durante los meses más cálidos –los efectos estacionales permitirían intervalos más largos entre los períodos de distanciamiento social obligatorio–; o la capacidad que tenga el sistema sanitario para atender a los casos más graves.
Sobre la posible influencia del estío, los autores advierten de que este año los efectos estacionales probablemente serán mínimos, y que una gran proporción de la población seguirá siendo susceptible al virus en verano. Y apuntan que hay otras incógnitas al respecto, ya que los mecanismos subyacentes de estacionalidad, como la temperatura, la humedad y los horarios escolares, se han estudiado para algunas infecciones respiratorias, como la gripe, pero no para los coronavirus. Por ese motivo, avisan de que no se puede fiarlo todo a la estacionalidad para evitar otro brote en los próximos meses.
Sobre el sistema sanitario, señalan que una duplicación de la capacidad de cuidados críticos en los hospitales permitiría que las medidas de control se activaran en un umbral más alto y haría posible pausas más largas entre los períodos de distanciamiento.
En el análisis, los investigadores incluyen también el grado de inmunidad de la población, fijando en un 55% el listón a partir del cual deje de propagarse sin otras medidas.
Se trata de la “inmunidad de rebaño”, que otros expertos sitúan en torno al 60% para que sea efectiva. En este sentido, el informe destaca que un esfuerzo único de distanciamiento social no será suficiente para controlar la epidemia a largo plazo, y exigirá mucho tiempo alcanzar esa inmunidad grupal.
«Esto se debe a que cuando tenemos éxito en el distanciamiento social impuesto para no abrumar al sistema de atención médica, menos personas contraen la infección», explica a “NYT” Christine Tedijanto, una de las autoras, quien añade que, si bien ese es justo el objetivo, «si la infección conduce a la inmunidad, el distanciamiento social exitoso también significa que más personas siguen siendo susceptibles a la enfermedad».
Como resultado, una vez se levante las medidas de distanciamiento social, el virus posiblemente se propagará de nuevo tan fácilmente como antes. Al respecto, el 4% y 5% de población inmunizada que han expuesto los sondeos de seroprevalencia realizados en los estados español y francés ha alejado muchísimo un escenario de defensa de grupo.
Nada que ver, por ejemplo, con lo ocurrido en la primera ola de la gripe de 1918, que en los lugares donde mayor impacto causó dejó a la mayoría de la población protegida frente a la segunda acometida, mucho más letal.
En este caso, como el covid-19 regrese con más fuerza en otoño o invierno se encontrará con la mayor parte de la ciudadanía aún susceptible de ser infectada y caer enferma.
De modo que al carecer de vacuna, esta situación podría persistir hasta 2021 o 2022. O más, porque todo son elucubraciones, y la Organización Mundial de la Salud advirtió el jueves de que el nuevo coronavirus «podría no irse nunca» y convertirse en otro virus endémico, como el VIH. Esperemos que no sea así, pero sí parece inevitable que nos lleguen nuevas olas; de lo que hayamos aprendido estos meses dependerá que nos arrastren con ellas o seamos capaz de surfearlas.

«EH Bildu se sentiría muy cómoda en una pamplonada»

«Elkorok gure etxea zaindu du, beti etxeko jokatuz, oreka eta zentzu handia eskainiz»

«EH Bildu ha empezado a renunciar a reivindicaciones nacionales»

El ertzaina aporreó a su compañero infiltrado «al sentirse amenazado»

