«9 de cada 10 familias dicen ‘sí’ a la donación, es impresionante»
Los últimos datos sobre donaciones sitúan al Estado español como referente mundial, y Hego Euskal Herria incluso supera esas tasas. Una buena sanidad pública, preparados profesionales y la concienciación social son las claves para este profesional.
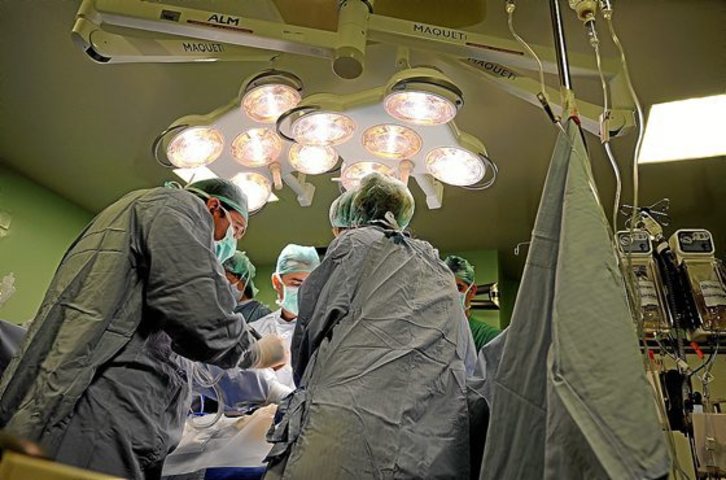
Habla de una forma clara y pedagógica, sin vacilaciones. De una manera muy cercana que hace sentirse confortable. Lo hace con sensibilidad y conciencia. Joseba Aranzabal es el coordinador de trasplantes de Araba, Bizkaia y Gipuzkoa. Nos recibe en la delegación de Salud de Osakidetza en Bilbo sin traje ni corbata, y eso emana proximidad y baja la conversación a la tierra, la saca de los despachos.
Porque la realidad que describe sucede en los quirófanos, en las habitaciones de las personas con lesiones cerebrales graves y cuyas familias dicen sí a la donación en unos dolorosos momentos. En Hego Euskal Herria, nueve de cada diez familias donan los órganos de su ser querido para prolongar otras vidas. «No me gusta hablar en negativo y mencionar que hay un 10% que se opone. Siempre ha de ser en clave constructiva. Que tantas familias accedan es impresionante», expresa.
El Estado español se sitúa a la cabeza mundial en donaciones, ranking &hTab;que lidera Hego Euskal Herria. En 2017 se alcanzaron los 70,3 donantes por millón de población (p.m.p.), pero en demografías pequeñas como la nuestra resulta «peligroso» arrojar solo una cifra de tan corto recorrido, porque opina que de un año a otro puede variar mucho. De hecho, cree que ese porcentaje es «una barbaridad» y quizás no se repita. Es más fiable, añade, coger las tendencias de los últimos cinco años: 53,1 donantes p.m.p., en cualquier caso, un número «brillante» y por encima del resto.
Un complejo engranaje
El complejo organigrama del sistema estatal de donaciones refleja la magnitud de los equipos, que trabajan con exactitud, coordinación y una simultaneidad asombrosa. Según explica, en cada hospital hay un coordinador, que es el coordinador intrahospitalario. Ese equipo es «la base», el verdadero protagonista del engranaje, «el que trabaja en las trincheras». Por encima están los coordinadores territoriales, los autonómicos, como Aranzabal, y en la punta de la pirámide la Organización Nacional del Trasplante (ONT). «El éxito radica en que todo lo hemos decidido por consenso entre los coordinadores de las 17 comunidades y la ONT con el fin de que todo el mundo tenga acceso a los órganos cuando más lo necesite en base a criterios estrictamente médico-inmunológico-clínicos».
La infraestructura de cada centro sanitario se ajusta a su realidad, a la capacidad de generación de donantes, y en cada uno de ellos hay alguien disponible los 365 días las 24 horas del día por si surgiera un posible donante.
Por ejemplo, en el Hospital Universitario de Araba solo se hacen extracciones, como en Donostia. Cabe señalar que el centro de la capital guipuzcoana ha sido destacado por su actividad de donaciones por la ONT en su informe de 2017, al alcanzar las «cifras históricas» de 72 donantes. Lo que sí se trasplanta allí es médula, siendo referente a nivel estatal.
Dada que la capacidad de cada hospital es diversa, se crean alianzas entre comunidades vecinas. «Cantabria nos hace los trasplantes pulmonares, los cardíacos y los de riñón-páncreas doble en caso de los diabéticos. En Cruces se hace el renal de donante cadáver y vivo, así como el hepático».
Las alianzas se hacen por convenios y se suscriben por razones técnicas. El centro hospitalario cántabro de Valdecilla tiene un recorrido encomiable, una experiencia de más de 30 años y equipos médicos muy expertos. «En Euskadi tenemos una demanda aproximada de entre 6 y 10 de pacientes cardíacos. No tiene sentido abrir un centro para eso. Por eso, los corazones y pulmones que se extraen en Euskadi van a Cantabria preferentemente para nuestros pacientes, pues allí está su lista de espera». No obstante, hay una lista común donde constan todas las personas, empezando por los casos más urgentes.
Nafarroa es la propia referente de Nafarroa. La Clínica universitaria de Navarra tiene suscrito un convenio con Osasunbidea y hace trasplantes hepáticos, pulmonares, cardíacos y renales, pero no quiere decir que no intercambie órganos con otras CCAA y viceversa.
La muerte encefálica
El proceso de donación empieza por la detección del donante, en una unidad de críticos o extracríticos, puede ser en una planta de neurología o de Urgencias. «Son unidades de cuidados intensivos y reanimaciones, es ahí donde puede detectarse un posible donante, cuando una persona ha fallecido o va a fallecer. El médico o la enfermera del paciente cursa aviso a coordinación de trasplantes una vez está en muerte encefálica. La triple firma del certificado de defunción por parte del neurofisiólogo, del neurólogo y del médico responsable de la unidad activa el proceso, antes no se inicia la función del coordinador de trasplantes», detalla Aranzabal.
La diferencia entre un fallecido y un fallecido donante radica en que hay que hacer el diagnóstico de muerte encefálica. Esto supone constatar que no hay muerte cardíaca, sino encefálica, es decir, no hay actividad en el cerebro ni en el encéfalo. Una vez esto se corrobora, se le hacen analíticas, ecografías y otras pruebas para garantizar que los órganos funcionan correctamente y que no hay ninguna enfermedad».
De forma «simultánea» se hace con la familia la entrevista de donación. «El médico les informa de la situación y el coordinador les explica que tienen posibilidades de donar órganos y tejidos. No es una entrevista solicitando la donación – aclara Aranzabal–, sino una entrevista de ayuda a los familiares, les apoyamos en todo, aclaramos dudas y miedos, y los arropamos con ayuda sicológica y afectiva. Los acompañamos en el proceso, estamos formados para ello», afirma.
Una vez han donado, y transcurrido el tiempo, a las familias se les ofrece la posibilidad de informarles acerca de cuánto se ayudó con los órganos de su ser querido. «Es absolutamente anónima cada donación, pero sí les podemos decir, por ejemplo, que el corazón fue para una paciente de 32 años. Si así lo desean se les dan esos datos, de alguna manera les reconforta porque ven que han ayudado a salvar varias vidas».
El certificado de muerte encefálica se hace en pacientes con lesiones cerebrales graves. Se hace antes el diagnóstico y el examen neurológico. El encefalograma corrobora el estado.
Una persona que muere por infarto o accidente, en principio, no puede ser donante. Aranzabal lo explica. «Los órganos no están perfundidos [que un líquido ingrese de manera lenta pero sostenida en el organismo] y dejan de funcionar. En cambio, en muerte encefálica, están conectados a un tubo, hay riego sanguíneo, tienen suero… el tiempo de ‘isquemia caliente’, que es lo que puede durar un órgano dentro del cuerpo cuando ya no hay riego, es muy corto. Por eso esas personas no pueden ser donantes».
Donaciones en asistolia
Las cosas están evolucionando constantemente. Preguntado si un paciente que fallece en cama por una parada cardíaca puede ser donante, responde que sí. Y agrega que a eso se le llama «donación en asistolia». Esta puede ser «no controlada», cuando sucede fuera del hospital; o «controlada», cuando ocurre dentro de él. «Puede darse en una persona que fallece en la calle y con la que se actúa muy rápido. Se comienza la reanimación cardio-pulmonar y se le traslada al hospital. En caso de que esa reanimación no diera sus frutos y el cerebro dejara de funcionar, se firma el certificado y se inicia el proceso».
Hoy día, el 30% de donaciones son en asistolia, y el resto (70%), en muerte encefálica. Un dato refleja los rápidos avances: el primer trasplante del Estado en asistolia controlada se hizo en 2010, en Gasteiz. En solo siete años, lo pueden hacer más de 70 hospitales y hay al año unos 500 donantes en asistolia.
Vamos por el buen camino y nuestros datos son muy positivos. Seguir concienciando y divulgar su importancia es clave, cree Aranzabal. «Mostrar a la familia nuestra clara voluntad de ser donantes es fundamental para que después el momento de la decisión sea más sencillo». Y ayudar a que otras personas prolonguen sus vidas.
«Profesionales como la copa de un pino y mucha solidaridad»
¿Cuál es el grado de coordinación de los equipos implicados en una extracción de órganos y las posteriores operaciones?
Es tremenda, y además hay que moverse con mucha precisión y rapidez. Hay una cantidad de información brutal y hay que simultanear todas las actividades. En una extracción de órganos, solo el equipo quirúrgico suponen unas 30 personas. En una donación multiorgánica pueden participar entre 250 y 300 personas de diferentes hospitales, de forma directa e indirecta.
¿Cómo se informa de que hay uno o varios órganos listos para ser trasplantados?
Mientras hacen la extracción se hacen varios análisis: ya sabemos el grupo sanguíneo y la ‘matrícula’ inmunológica. En base a estos datos y otros como el tamaño y el peso del donante, el coordinador del hospital llama a la ONT para preguntar si existe alguna «urgencia 0», es decir, si hay algún paciente que va a morir en menos de 24 horas. En caso afirmativo, y si hay compatibilidad, el destino está claro. El segundo grado es «preferente», son pacientes con una urgencia de unos 4-6 días. Si no se da ninguno de estos casos, el orden para asignar los órganos es geográfico: se hace por comunidades pero, en caso de que no hubiera compatibilidades, se acude a las Zonas en que está repartido el mapa. Después se oferta a nivel estatal. Puede ocurrir que no haya un receptor óptimo en el Estado; en ese caso se traslada al extranjero. No es frecuente, pero ocurre unas dos o tres veces al año. El 100% de los órganos que se extraen y son óptimos desde el criterio médico se trasplantan porque siempre hay alguien que los necesita.
Un 10% de las familias dicen que no. ¿Se estudia el por qué de estas respuestas?
Sí, hay múltiples encuestas hechas, se estudian y se evalúan para mejorar. La principal razón es la incredulidad de la muerte, más bien la falta de capacidad de reacción y, en consecuencia, de poder decidir. La religión y la imagen que tenemos de la persona donante una vez extraídos sus órganos son otros de los motivos, aunque el cuerpo se reconstruye una vez finalizada la operación.
¿Qué hay detrás de los buenos datos de Hego Euskal Herria?
Profesionales sanitarios y no sanitarios como la copa de un pino, agentes que trabajan con nosotros, como judicatura, forenses, personal de aeropuertos, asociaciones de enfermos, y una sociedad muy solidaria que confía en el sistema de salud público. Sin estos tres ejes esto sería imposible… e impensable. O.L.

Pradales rubricó el PGOU por el que se imputa a la exalcaldesa de Zaldibar

Expectación tras hallarse un planeta similar en tamaño y órbita a la Tierra

Cuatro grandes sombras oscurecen aún más la inoculación de vacunas caducadas

«La única certeza es que el realismo de Trump nos lleva a la destrucción»

